Solution structurante ou dérive d'un système de soins sous tension ? L'Inspection générale des affaires sociales (Igas) a analysé dans un vaste rapport rendu public le 10 février 2026 le rôle et la place des centres de soins non programmés (CSNP) dans le système de santé, pointant les effets d’aubaine et réclamant une régulation accrue.
En l’état, les soins non programmés sont définis comme des soins qui ne relèvent pas de l'urgence vitale mais pour lesquels une prise en charge par un professionnel de santé est souhaitable en moins de 48 heures. Souci : l’expansion anarchique depuis les années Covid de ces centres spécialisés « cristallis[e] les inquiétudes et polarisent le débat tout en répondant à un modèle d'exercice apprécié des médecins et à une demande de la population confrontée à une difficulté de trouver des rendez-vous ou permettant une prise en charge des petites urgences », constate l'Igas. C’est ce contexte qui a conduit le ministère à diligenter la mission et à solliciter des recommandations. Car de manière générale, il est redouté une « forte déstructuration de l'offre de premier recours, avec de jeunes médecins qui privilégieraient une installation en CSNP », participant de fait à la pénurie de médecins traitants, lit-on dans le rapport.
Des médecins « de box en box »
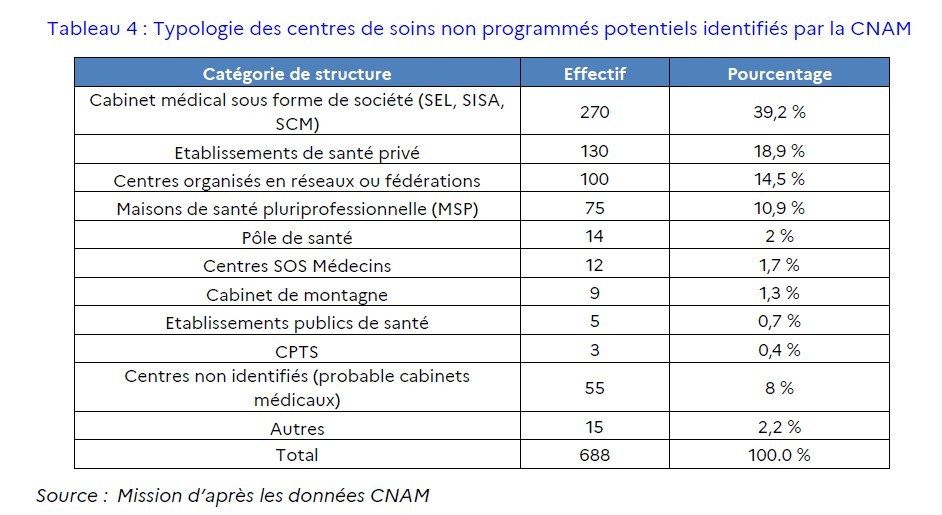
Inexistants ou presque avant la crise sanitaire, sans statut juridique ni modèle économique clairement balisés, ces centres sont plus ou moins insérés dans le système de santé. Selon les sources (ministère, Cnam), on en recense entre 400 et 700 implantés dans des territoires où la démographie médicale n'est d'ailleurs pas forcément la plus fragile, relève l'Igas. De fait, on trouve ces centres essentiellement en Provence-Alpes-Côte-d'Azur, en Auvergne Rhône-Alpes et dans les grands centres urbains des autres régions.
En se fondant sur la fourchette haute de la Cnam, l'Igas établit une cartographie de ces structures selon cinq modèles. Environ 400 centres proposent une activité de médecine générale jusqu'à 22 heures, en étant parfois adossés par convention à un service d'urgences. Leur volume est « relativement modeste » (moins de 5 000 séances par an en moyenne) mais à 20 % majorés par une activité aux horaires de la permanence des soins ambulatoires (PDSA).
Quelque 120 autres centres sont équipés d'un plateau technique plus étoffé et d'une présence infirmière en sus de deux à trois médecins. Ils fournissent une offre de radiologie et de biologie médicale, restent le plus souvent fermés le soir mais ouverts le week-end et fonctionnent comme un petit service d'urgence avec un médecin « qui se déplace de box en box ».
Le troisième modèle (104 centres) se caractérise par un très fort volume d'activité, sans majoration PDSA et avec une activité technique marginale, correspondant à des structures à fort rendement capables d'absorber un volume élevé de patients.
Plus rare, le quatrième modèle (33 centres) est fondé sur le binôme médecin-infirmier « avec un volume d'activité intermédiaire et une connotation technique de l'activité ». Enfin, le dernier niveau (32 centres) regroupe ceux qui privilégient l'activité en PDSA, notamment les centres de SOS médecins.
Paysage juridique opaque
L'Igas juge que la nature très diverse des gestionnaires et des activités contribue à opacifier le paysage. Hôpitaux, Espic (privé non lucratif) et cliniques peuvent déployer ces centres de soins non programmés, quitte à transformer un de leur service d'urgence. D'autres appartiennent à un réseau – l'Igas en a dénombré une dizaine – à la structure juridique variable (modèle Sisa, SEL, SCM) qui relève de la médecine libérale. « Majoritairement, les médecins exerçant dans ces centres excluent d'être désignés médecins traitants et se consacrent quasi exclusivement aux soins non programmés », note l'Igas. En filigrane, la critique d’un effet d’aubaine pour des prises en charge répétées et sans suivi au long cours.
L'inspection a aussi constaté que certains centres entretiennent le flou sur leurs missions en choisissant pour signalétique « UrgenceMed », « Urg+ », « UrgentCare », « Urgences non programmées » alors qu'aucun ne prend en charge les urgences vitales et n'a les autorisations nécessaires des ARS pour cela. « Ces difficultés sémantiques n'aident pas à la lisibilité de l'offre pour les patients », soulignent les experts.
L'Igas concède ne pas avoir réussi à mettre la main sur les comptes financiers et les bilans de ces structures. En revanche, les inspecteurs ont fait le tri dans les tarifs des soins non programmés, beaucoup plus encadrés depuis la convention 2024 – ce qui a d’ailleurs provoqué des remous avec les médecins travaillant dans ces structures. Ainsi, les majorations sont désormais conditionnées à une orientation par la régulation du service d'accès aux soins (SAS) et du 15.
Un phénomène de financiarisation constaté
La crainte d'une dérive vers une recherche de gain financier au détriment du soin se retrouve dans les propos d'une partie des interlocuteurs de l'Igas. Le rapport relève de fait que « tous les CSNP organisés au sein des établissements de santé privés à but lucratif peuvent être considérés comme financiarisés ». La mission a aussi observé que « des groupes financiers participaient au capital de certaines SAS des réseaux de CSNP et que les médecins rétrocédaient une partie de leur rémunération ». L'Igas prend pour exemple les Bouches-du-Rhône, où « le montage financier […] a été essentiellement construit sur des schémas d'optimisation de facturation », avec des « atypies dans la facturation des majorations de consultations de soirées et fériés » par rapport au niveau national.
Faute de pouvoir exploiter les données nationalement, l’Igas n'est pas en capacité de mesurer avec précision la pertinence du recours à ces centres, ni de conclure que cette offre crée une demande infondée ou répond à un besoin de santé laissé jusque-là sans réponse.
Vers les « centres pour soins immédiats »
Parmi les scénarios de régulation étudiés, l’Igas privilégie de reconnaître uniquement les centres capables d’offrir un petit plateau technique et intervenant en complémentarité des services d’urgence, selon un maillage territorial prédéfini par l’ARS. La convention médicale serait revue et réserverait l’usage des majorations aux seules structures autorisées pour les soins non programmés et rebaptisées pour l’occasion « centres pour soins immédiats ». Objectif : éviter les erreurs d’adressage grâce à une véritable dénomination juridique et organiser l’offre en fonction des besoins territoriaux. Ce schéma placerait les ARS au cœur de la planification et de la reconnaissance de l’apport des centres existants, sans créer un mécanisme de financement automatique d’un secteur qui n’en aurait pas nécessairement besoin. Le gouvernement avait d’ailleurs tenté de réguler ces centres dans le budget de la Sécu 2026. Mais les dispositions votées ont été invalidées par le Conseil constitutionnel (cavaliers sociaux).
La mission estime enfin que « dans un contexte de pénurie de médecins », il serait préoccupant de soutenir des modèles susceptibles d’attirer une patientèle urbaine et aisée, alors que les besoins sont majeurs dans des zones rurales ou auprès de populations vieillissantes et polypathologiques.


« Les patients n’avaient plus accès au cabinet » : une généraliste de Maine-et-Loire victime des inondations témoigne
Les ESS marquent leur territoire
Télémédecine : le gouvernement prêt à déverrouiller (un peu) les consultations à distance
Syndicats de biologistes libéraux et SEL font l’union sacrée au sein d’une fédération… et poussent leurs pions